Passato, presente e futuro – Breve riepilogo
La neovascolarizzazione coroidale (CNV) è uno delle più importanti complicanze della miopia patologica (PM) . Negli ultimi due decenni, ci sono stati rapidi progressi nella diagnostica e nei trattamenti . Lo scopo di questo lavoro è quello di fornire una panoramica delle diverse modalità di trattamento della CNV nei miopi, tra cui la fotocoagulazione laser, la terapia fotodinamica (PDT) con verteporfina, e le iniezioni intraoculari che oggi rappresentano la terapia di elezione.
Introduzione
La miopia patologica (PM) è una delle principali cause di disabilità visiva in tutto il mondo dai 20 ai 50 anni di età. I tassi di prevalenza della PM variano tra il 2% e il 9%. La miopia è elevata soprattutto nei paesi dell’Asia orientale, con un tasso di 9-21%, se confrontato con il 2-4% nella razza bianca. I meccanismi patogenetici della miopia non sono ancora del tutto chiariti, anche se fattori genetici e ambientali possono entrambi svolgere un ruolo importante. La PM è caratterizzata da un’eccessiva lunghezza assiale (> 26 mm) con alterazioni degenerative secondarie della sclera, coroide, membrana di Bruch, dell’epitelio pigmentato retinico (RPE) e della retina. Questi cambiamenti sono concentrati nel fondo oculare sia nella periferia che nell’area maculare. I più comuni cambiamenti al polo posteriore includono lo stafiloma posteriore , zone di atrofia corioretinica in sede maculare e peripapillare, lacquer cracks, e lo sviluppo di una neovascolarizzazione coroideale al centro della macula.
La CNV nella miopia patologica
La CNV è uno delle più gravi complicazioni della PM e si verifica nel 5% al 10% dei pazienti miopi in modo predominante nelle donne (67%) rispetto agli uomini. La CNV è subfoveale in circa il 58% dei casi e nel 32% iuxtafoveale , di solito colpisce i giovani adulti nella quarta e quinta decade di vita, e ha una prognosi sfavorevole, con un significativo rischio di deterioramento visivo. Le lacquer cracks sono interruzioni lineari della membrana Bruch e sono associate a CNV nel 82% degli occhi.
In fase avanzata, la CNV appare come una macchia (di Fuchs) cioè una cicatrice maculare pigmentata talora in associazione con fibrosi e atrofia della retina.
Tra i pazienti miopi con CNV , oltre il 30% svilupperà CNV nell’occhio adelfo entro 8 anni.
La Diagnosi
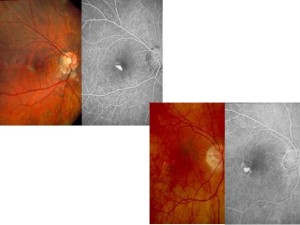
L’esame del fondo alla lampada a fessura talora è in grado di apprezzare un piccolo nodulo pigmentato o rossastro sotto la retina spesso circondato da un anello di pigmento con emorragia maculare. Tipicamente la CNV miopica si trova tra la retina neurosensoriale e l’EPR. L’elevazione della retina neurosensoriale associata a CNV è estremamente modesta, difficile da distinguere clinicamente a causa dell’accumulo minimo del fluido sottoretinico ed dell’essudazione.
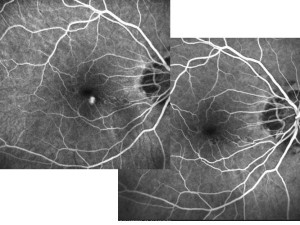
La fluorangiografia è l’esame principale per la diagnosi di CNV in occhi miopi. La membrana neovascolare è generalmente di piccole dimensioni con una lieve iperfluorescenza limitata alla fase iniziale con perdita minima di colorante oltre i margini della lesione nella fase tardiva. Nella pratica clinica, l’ angiografia con verde indocianina non è utile. Infatti la fluorescenza è solitamente inferiore alla fluorangiografia e di solito non aggiunge particolari interessanti per la diagnosi della lesione.
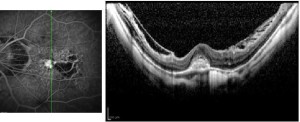
Negli ultimi anni la tomografia a luce coerente (OCT) ha dimostrato tutta la sua importanza nella diagnosi di molte malattie retiniche ed anche nella miopia ha un suo ruolo. Intanto gli ultimi OCT SD permettono una risoluzione migliore ed è spesso agevole evidenziare la CNV, ma è soprattutto nelle diagnosi differenziali con altre patologie del miope che l’OCT è utile. Trazioni vitreoretiniche, piccoli fori maculari non visibili clinicamente, retinoschisi ecc, sono talora associati alla CNV o causa primaria del calo visivo del paziente. L’OCT invece non è utile nel follow-up del paziente dopo iniezione intravitreale, proprio per lo scarso liquido presente la cui presenza o meno è causa del ritrattamento del paziente.
Storia naturale
Gli studi a lungo termine sulla storia naturale della CNV miopica mostrano che questa lesione porta a essudazione cronica, emorragia sottoretinica, e allo stadio terminale a atrofia corioretinica. Rari sono i casi di involuzione spontanea.
In un recente studio, Yoshida ha registrato un progressivo deterioramento della visione sino a 20/200 o meno nel 96% degli occhi seguiti per 10 anni dopo l’insorgenza della CNV.
Malattie infiammatorie correlate alla miopia
Alcune malattie di presunta origine infiammatoria sono associate alla miopia. E’ necessario un inquadramento diagnostico preciso perché la storia naturale ed anche la cura di queste patologie possono essere differenti.
Tra queste la coroidopatia Puntata interna (PIC), la Multiple Evanescent White Dot Syndrome (MEWDS), e la coroidite multifocale.
Le Opzioni terapeutiche per la CNV
La neovascolarizzazione coroideale nella PM è stata trattata con diversi approcci che includono: la fotocoagulazione laser, la chirurgia submaculare, la terapia fotodinamica (PDT), la termoterapia transpupillare (TTT), e più recentemente le iniezioni intravitreali di farmaci anti-VEGF (anti-Vascular Endothelial Growth Factor). Alcune di esse sono state abbandonate e descriviamo pertanto le cure più recenti.
La Fotocoagulazione laser
La fotocoagulazione laser termica è stata utilizzata per diversi anni ed è di beneficio limitato nella CNV miopica. Lo scopo del laser è di distruggere la CNV per preservare la funzione maculare; il successo è fortemente dipendente dalla sua capacità di eliminare la CNV senza distruggere la fovea.
In generale, il trattamento laser della CNV nella PM è più difficile rispetto al trattamento di CNV in corso di degenerazione maculare legata all’età. Le cause possono essere dovute alla ipopigmentazione del fondo che riduce l’assorbimento della luce laser, e le difficoltà di messa a fuoco della CNV nella regione maculare e nel valutare la localizzazione della foveola rispetto al ciuffo neovascolare. In tal caso può essere trattato un numero molto limitato di CNV, cioè solo le extrafoveali, in quanto la sede troppo centrale della lesione sconsiglia il trattamento.
Tuttavia, mentre sono stati segnalati inizialmente alcuni benefici statisticamente significativi , a distanza di 2 e poi di 5 anni dopo il trattamento non si è notato un particolare giovamento rispetto al gruppo non trattato. Inoltre è presente un allargamento della cicatrice post laser che raddoppia a un anno dal trattamento coinvolgendo anche la zona visiva.
Pertanto, il trattamento laser della CNV miopica con il laser non è indicato per i criteri di ammissibilità ristretti, l’alto tasso di recidive, la presenza di uno scotoma permanente.
La terapia fotodinamica (PDT)
La terapia fotodinamica (PDT) con verteporfina della CNV miopica introdotta nel 2000 ha rappresentato un notevole miglioramento nel trattamento della degenerazione maculare miopica complicata da CNV. L’obiettivo della PDT è quello di trattare una CNV subfoveale, senza le complicazioni della fotocoagulazione laser cioè senza il profondo scotoma che ne deriva. Originariamente sviluppata per il trattamento di tumori solidi, la PDT è impiegata per occludere selettivamente la CNV minimizzando il danno alla retina neurosensoriale circostante. Il meccanismo della PDT si basa sull’attivazione attraverso la luce non termica della verteporfina che, somministrata per via endovenosa, si accumula selettivamente nella neovascolarizzazione. Il risultato finale è l’occlusione dei vasi della CNV.
La PDT con verteporfina ha dimostrato di migliorare la prognosi visiva dei pazienti miopi con CNV subfoveale che in precedenza era non trattabile con laser termico convenzionale. Il Gruppo di studio sulla terapia fotodinamica (VIP) ha dimostrato i vantaggi di PDT a 1 anno statisticamente significativi ma già a due e tre anni dal trattamento si perdeva significatività anche se il visus era migliore rispetto ai pazienti non trattati.
Nuove frontiere per il trattamento della CNV miopica
Oggi, sono disponibili per la gestione di degenerazione maculare miopica complicata dal CNV nuove opzioni terapeutiche. I farmaci anti-angiogenetici e angiostatici somministrati per via intravitreale possono rappresentare un nuovo modo di trattamento. Dopo l’introduzione delle iniezioni intravitreali anti-VEGF (bevacizumab, ranibizumab, aflibercept), vi è stata una graduale riduzione della PDT e un nuovo stile di gestione dei pazienti durante il follow-up. Molti pazienti trattati con agenti anti-VEGF mostrano un miglioramento visivo o la stabilizzazione nel tempo con basso numero di trattamenti. Qui, descriviamo lo stato attuale di questi nuovi agenti terapeutici.
Iniezioni intravitreali anti-fattore di crescita vascolare endoteliale (anti-VEGF)
Le nuove strategie terapeutiche con iniezioni intravitreali di farmaci anti-VEGF per le CNV in corso di maculopatia senile vengono applicate con successo anche nella miopia elevata. Numerosi studi sono oggi presenti sull’argomento e ne descriveremo solo alcuni.
Chan WM et al nel 2009 hanno valutato la sicurezza e l’efficacia del bevacizumab intravitreale nel trattamento della CNV secondaria a miopia patologica. In sintesi 29 occhi con follow up medio di 12 mesi (16 pdt,13 naive) trattati con loading phase hanno avuto un significativo aumento dell’acuità visiva di +2.4 linee con diminuzione dello spessore centrale di 43 µm, p<0.011. il numero medio di iniezioni è stato di 3.6 (range 3-12). L’86% dei pz ha richiesto solo la loading phase.
Lay nel 2009 ha descritto 16 occhi naive seguiti per 12 mesi , trattati con ranibizumab con loading fase. Il miglioramento visivo è stato significativo con una media di 3.0 linee, 75% >2 linee. (Vip study 0,2 lines and 13% visual loss of 3 linee or more at 1 year!!!) . Era presente una significativa riduzione dello spessore centrale foveale da 292 a 233 µm a 6 mesi- Alla FAG il 93.8% degli occhi non aveva leakage a 3 mesi (Vip study leakage in 93.1% at 3 months !!!- More than 50% persistent leakage at 1 year !!! ). Il numero medio di iniezioni è stato di 3.8 (range 3-9). L’81,3% ha effettuato solo la loading phase.
Vadalà nel 2011 ha descritto 40 occhi di 39 pazienti trattati con ranibizumab, di età media di 53 anni con follow up medio di 13 mesi. L’82% dei pazienti era migliorato, il 58% di almeno due linee. Il numero medio di iniezioni “on Demand” è stato di 2.8.
Pece nel 2014 ha pubblicato uno studio prospettico, multicentrico, su 78 occhi trattati in modo randomizzato con bevacizumab e ranibizumab. Il follow-up è stato di 19 mesi e l’acuità visiva migliorata in entrambi i gruppi anche se in modo non significativo. Il numero di iniezioni medio con bevacizumab è stato di 2.7 mentre con ranibizumab di 2.3.
Conclusioni
La prognosi visiva a lungo termine della CNV in pazienti miopi è molto scarsa dopo storia naturale e trattamento laser. Molti studi clinici prospettici hanno dimostrato che la PDT con verteporfina è efficace nel preservare la perdita della vista dei pazienti con CNV miopica subfoveale e iuxtafoveale che non è suscettibile di fotocoagulazione laser. I risultati possono variare a seconda dell’età del paziente e della VA iniziale . Infatti, i pazienti più giovani e con VA basale più alta possono avere un esito migliore.
Sulla base dei nuovi progressi scientifici compiuti in questi ultimi anni, i pazienti con degenerazione maculare miopica complicata da CNV possono trarre maggiore profitto dalle iniezioni intravitreali di farmaci anti-VEGF che rappresenta la cura prioritaria, terapie che consentono un buon esito funzionale con un basso numero di interventi.
Letture consigliate
- Pece A, Isola V, Vadalà M, et al. Photodynamic Therapy With Verteporfin for subfoveal Choroidal Neovascularization secondary to Pathologic Myopia: A Long-term Study. Retina 2006;26:746-751.
- Vadalà M, Pece A. Is ranibizumab effective in stopping the loss of vision for choroidal neovascularisation in pathologic myopia? A long-term follow-up study. BJO 2011 May;95(5):657-61
- A. Pece, M.Vadalà, G.Fasolino, P.Milani,, J.Trombetta, G.De Crecchio : Intravitreal ranibizumab vs bevacizumab in myopic CNV. A randomized study . Graefes Arch Clin Exp Ophthalmol. 2014 Dec 13.